Профілактика інфекційних хвороб за допомогою вакцинації населення в межах Національної програми імунізації запобігає розповсюдженню значної кількості захворювань, їх негативних наслідків та летальних випадків. Вакцини, які використовуються для цього, – безпечні та ефективні. Однак суспільство має низьку толерантність стосовно виникнення несприятливих подій після імунізації (НППІ). До НППІ відносять будь-які з медичної точки зору проблеми зі здоров’ям (будь-яка несприятлива ознака, відхилення в результатах лабораторних досліджень, симптоми захворювання або саме захворювання), що виникають протягом 30 днів після щеплення та необов’язково мають причинно-наслідковий зв’язок з вакциною, яку використовували. Однією з причин виникнення НППІ можуть бути програмні помилки під час вакцинації через невідповідне використання, призначення або техніку введення вакцини.
Для запобігання програмним помилкам медичні працівники мають щорічно проходити спеціальну підготовку; правильно транспортувати, зберігати й використовувати вакцину.
Дотримання температурного режиму вакцини
Вакцини – це імунобіологічні препарати, які є чутливими до перегрівання або заморожування. Транспортування, зберігання і використання вакцин, анатоксинів і алергену туберкульозного повинно здійснюватися з обов’язковим дотриманням умов «холодового ланцюга» на всьому шляху від виробника до споживача згідно інструкцій про їх використання. «Холодовий ланцюг» це безперервно функціонуюча система, яка забезпечує необхідний температурний режим від моменту зберігання і до транспортування вакцин, анатоксинів та алергену туберкульозного на всіх етапах переміщення. Дотримання цих правил є необхідною та обов’язковою умовою збереження показників ефективності та безпечності.
Основними складовими «холодового ланцюга» є наявність:
- спеціально підготовленого персоналу, що забезпечує обслуговування холодильного обладнання, зберігання та постачання вакцин, анатоксинів та алергену туберкульозного до закладів охорони здоров’я;
- холодильного обладнання і транспортних засобів, що забезпечують належні умови для зберігання та транспортування;
- проведення контролю за дотриманням необхідного температурного режиму на всіх етапах.
В кабінетах щеплень лікувально-профілактичних закладів для зберігання вакцини використовують холодильники. Вакцини та розчинники заборонено зберігати на бокових поличках дверцят холодильника, бо там найбільш висока температура і вплив температури з кімнати під час їх відкривання. Також недопустиме одночасне зберігання вакцин, анатоксинів і алергену туберкульозного з іншими медичними препаратами та сторонніми матеріалами.
Для транспортування і зберігання вакцини зі складу, на виїзних вакцинальних сесіях, тимчасового зберігання вакцин при розморожуванні або при купівлі вакцини в аптеці використовують термосумки. Кожна термосумка має містити 2 комплекти холодових елементів (4 холодових елемента в кожному комплекті) та прокладку з пінопласту з прорізами для розміщення вакцини. Медична сумка-холодильник повинна забезпечувати оптимальний температурний режим від +2 до +8 0С і бути покрита матеріалом, який дозволяє легко проводити дезінфекцію. У разі самостійної купівлі вакцини в аптеці сумка-холодильник береться в оренду в аптеці чи лікарні або її можна купити в магазині. Щоб запобігти втраті температури сумку необхідно щільно закрити і в такому вигляді протягом 2-х годин вакцину після купівлі доставити в лікарню та передати медсестрі чи лікарю перед щепленням. Обов’язково зберігаємо чек з аптеки, на якому вказана дата та час придбання вакцини.
Для транспортування імунобіологічних препаратів упродовж 1 години холодоелемент необхідно попередньо протягом не менше 1-3 годин зберігати в холодильнику. Якщо час транспортування буде тривати довше 1 години, то холодоелемент необхідно заморозити в морозильній камері і його температура має бути від -18 до -200С. Для запобігання прямому контакту вакцин, анатоксинів та алергену туберкульозного з холодовим елементом між ними потрібно розмістити термоізолючий метеріал (повітряні пакети, картон, пінопласт). При визначені особливостей транспортування і зберігання імунобіологічних препаратів обов’язково враховуємо вимоги, які прописані в інструкції про їх застосування.
 На кожному флаконі з вакциною розміщений термоіндикатор, який змінює свій колір за умов порушення температурного режиму зберігання. Саме тому перед використанням вакцини медперсонал обов’язково його перевіряє і тільки впевнившись, що все добре, вводить вакцину. Всі вимірювальні засоби (термоіндикатори, термореєстратори, термометри, термографи та термотестери), що використовуються в процесі дотримання «холодового ланцюга» повинні бути сертифіковані та перевірені.
На кожному флаконі з вакциною розміщений термоіндикатор, який змінює свій колір за умов порушення температурного режиму зберігання. Саме тому перед використанням вакцини медперсонал обов’язково його перевіряє і тільки впевнившись, що все добре, вводить вакцину. Всі вимірювальні засоби (термоіндикатори, термореєстратори, термометри, термографи та термотестери), що використовуються в процесі дотримання «холодового ланцюга» повинні бути сертифіковані та перевірені.
https://zakon.rada.gov.ua/laws/show/z1238-14#Text, https://zakon.rada.gov.ua/laws/show/z1159-11#Text
Вакцини, анатоксини та алерген туберкульозний повинні бути вилучені з обігу в разі:
- порушення умов транспортування;
- порушення умов зберігання;
- порушення якості упаковки;
- зміни фізичних властивостей вакцин, анатоксинів;
- закінчення терміну придатності.
За дотриманням належних умов зберігання, транспортування, приймання та обліку вакцин, анатоксинів та алергену туберкульозного в лікувально-профілактичному закладі керівником установи призначається уповноважена особа. В областях відповідальними за дані процеси є центри контролю та профілактики хвороб: у центрах обладнані спеціальні склади для зберігання вакцин та холодові кімнати зі спеціальним холодильним обладнанням. Наразі в Україні триває програма переоснащення інфраструктури «холодового ланцюга» з урахуванням дотримання міжнародних стандартів (вже змінено 95% холодового обладнання) (https://moz.gov.ua/article/news/zberigannja-vakcin-za-umov-holodovogo-lancjuga-punkti-vakcinacii-ta-medzakladi-v-oblastjah-osnascheni-suchasnim-holodilnim-obladnannjam). Про всі випадки порушення вимог «холодового ланцюга» потрібно сповіщати Департамент імунобіологічних препаратів та імунопрофілактики ДП «Державний експертний центр МОЗ України».
Види вакцин та шляхи їх введення
Способи введення вакцин залежать від їх біологічного походження. Це впливає на формування імунної відповіді на антигени, які входять до складу вакцини. При обранні невідповідного місця для щеплення збільшується частота проявів місцевих реакцій у місці введення. Також правильне місце введення вакцини є ключовим фактором забезпечення максимальної безпеки та ефективності вакцинації.
Існують такі різновидності вакцин:
- живі атенуйовані вакцини – містять ослаблений живий мікроорганізм (наприклад, вакцина проти кору, краснухи та паротиту; вакцини проти поліомієліту, туберкульозу, вітряної віспи, ротавірусної інфекції);
- інактивовані (вбиті) вакцини – містять вбиті хімічним шляхом або впливом високої температури віруси і бактерії (наприклад, цільноклітинна вакцина проти кашлюку, поліомієліту) чи окремі частки вірусів або бактерій (вакцини проти Хіб-інфекції, сучасні вакцини проти кашлюка, гепатиту В);
- анатоксини – токсини певного роду мікроорганізмів, позбавлені спеціальною обробкою шкідливих властивостей при збережені здатності сформувати імунітет (вакцини проти кашлюка, правця та дифтерії);
- субодиничні вакцини – не містять живого збудника, але лише окремі найбільш імуногенні його компоненти, на які виробляється імунітет. Вони поділяються на субодиничні вакцини з білковим носієм (проти грипу, безклітина вакцина проти кашлюку, гепатиту В), полісахаридні (проти пневмококової та менінгококової інфекції) та кон’юговані (проти гемофільної , пневмококової та менінгококової інфекції для дітей);
- вакцини на основі нуклеїнових кислот (РНК/ДНК-вакцини) – більш безпечніші, простіші у виготовлені та дешевші. Людині безпосередньо вводиться матрична РНК, яка програмує клітину людини до вироблення антигену, до якого викликається імунна відповідь. Для їх виробництва необхідно тільки отримання генетичного матеріалу, а не вірусу (Pfizer–BioNTech COVID-19 vaccine);
- рекомбінантні векторні вакцини – непатогенний вірус використовується для транспортування інших антигенів, до яких і створюється імунна відповідь. Такі вакцини безпечні і викликають сильну імунну відповідь. Та все ж наявність імунітету до вірусу, який служить вектором, може знизити ефективність вакцини. Для формування тривалого імунітету необхідні будуть бустерні дози (вакцина проти Еболи, вакцина проти COVID-19 (AstraZeneca and Johnson & Johnson)). https://www.pfizer.com/news/articles/understanding_six_types_of_vaccine_technologies
Способи введення вакцин в залежності від їх виду
Виділяють наступні шляхи введення вакцини:
- Пероральний – це введення вакцини у формі крапель через рот. Досить простий метод, для якого не потрібно використовувати голки та шприци. Таким способом вводиться оральна поліомієлітна вакцина (ОПВ) та вакцина проти ротавірусної інфекції. Якщо дитина зригнула, то дозволяється повторити введення вакцини в тій же дозі того ж дня.
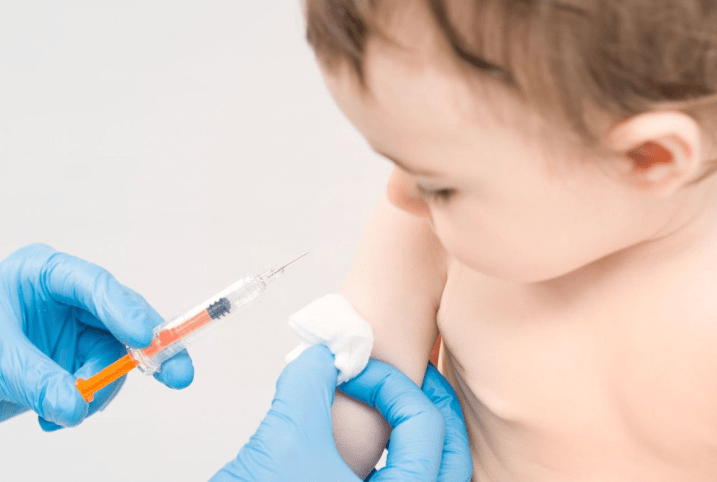
- Внутрішньошкірна ін’єкція – при такому способі вакцина вводиться у верхній шар шкіри. Наприклад, вакцина БЦЖ, яку отримують діти в пологових будинках на 3-тю добу життя.
Вакцина БЦЖ вводиться внутрішньошкірно на межі верхньої і середньої третини зовнішньої поверхні лівого плеча. Кут введення голки – 5 градусів, тобто голка «лежить» майже паралельно до шкіри плеча. Шкіру перед ін’єкцією НЕ слід обробляти антисептиком. Після повільного введення вакцини, повинна з’явитися папула («апельсинова шкірка»), яка зникне впродовж 20 хвилин.
- Підшкірна ін’єкція – при такому способі вакцина вводиться між шкірою і м’язом. Таким способом вводять всі живі вакцини. Наприклад, вакцина проти кору, паротиту та краснухи (КПК), вакцина проти вітряної віспи. Також допустиме підшкірне введення інактивованої вакцини проти поліомієліту (ІПВ) та грипу.
Кут нахилу голки – 45 градусів. Вакцину вводять у середню третину передньо-латеральної поверхні стегна дітям до 12 місяців чи в ділянку над трицепсом (середина плеча) дітям, старшим 1 року та дорослим.
- Внутрішньом’язова ін’єкція – при такому способі вакцина вводиться глибоко в м’яз. Так вводяться усі вбиті, рекомбінантні, кон’юговані, комбіновані вакцини та анатоксини. Наприклад, вакцина проти кашлюку, дифтерії та правцю (АКДП), вакцина проти пневмококової інфекції, інактивована поліомієлітна вакцина, Хіб-вакцина, вакцини проти COVID-19.
Дітям до 3 років внутрішньом’язово вакцини вводяться в середню третину передньо-латеральноі ділянки стегна під кутом 90 градусів. Дітям після 3-х років – у дельтоподібний м’яз плеча під кутом 90 градусів. Важливо звернути увагу на те, як добре розвинені м’язи у дитини певного віку та на можливі супутні стани. Наприклад, у худорлявих дітей, які мають погано розвинені м’язи плечей чи ураження шкіри (наприклад, рубці чи наслідки опіків, гемангіоми, невуси чи дерматологічні проблеми) укол можна зробити в ділянку стегна (навіть якщо дитина старша 3-х років). І навпаки, якщо дитина досягла 12 місячного віку і має достатню м’язову масу плечей, то може свої дози вакцини отримати у дельтоподібні ділянки.
Дорослим внутрішньом’язово вакцини вводяться в дельтоподібний м’яз плеча під кутом 90 градусів.
https://vakcynacia.com.ua/ua/vidi-sostav-i-sposobi-vvedeniya-vakcin
https://vaccine.org.ua/wp-content/uploads/2024/02/who-euro-2024-37101-37101-72289-ukr.pdf
Перевірити способи введення вакцини можна в інструкції до них. При введенні вакцини за допомогою ін’єкції також важливо вибирати правильний розмір голки з урахуванням шляху, віку, розміру пацієнта та техніки ін’єкції. У день щеплення лікар обов’язково проводить медичний огляд та приймає рішення про допуск до імунізації.
НЕ можна вводити вакцину в сідницю, бо в сідничний м’яз важко потрапити і в цій ділянці багато підшкірного жиру, що може спричинити почервоніння, набряк та біль при потраплянні в нього вакцини. Також підвищується ризик утворення інфільтрату/абсцесу.
Часто під час візиту до лікаря потрібно отримати декілька вакцин одночасно, що вимагає кількох щеплень. В даному випадку вакцини вводять в різні місця. Для немовлят і дітей молодшого віку, які отримують більше двох ін’єкцій в одну кінцівку, кращим місцем для цього є стегно через більшу м’язову масу. Дітям старшого віку та дорослим для більш ніж однієї внутрішньом’язової ін’єкції використовують дельтовидний м’яз.
Методи багаторазових щеплень включають:
- кожна вакцина готується за допомогою окремого шприца перед самим щепленням;
- за потреби використовують комбіновані вакцини для зменшення кількості ін’єкцій;
- заборонено змішувати більше однієї вакцини в одному шприці;
- вакцини, які як відомо є болючими при введені, слід вводити в останню чергу;
- вакцини, які можуть спричинити місцеву реакцію, вводити по можливості у різні кінцівки.
https://www.cdc.gov/vaccines/hcp/admin/administer-vaccines.html
Дотримання умов зберігання, транспортування та техніки введення вакцини – це запорука успішної вакцинації та формування ефективної імунної відповіді.
Ірина Сергієнко, лікар -педіатр